Management hypotyreózy v ordinaci všeobecného praktického lékaře
Celý článek je dostupný pouze pro předplatitele
Staňte se pravidelným odběratelem našeho časopisu Revue Farmakoterapie...
ÚVOD
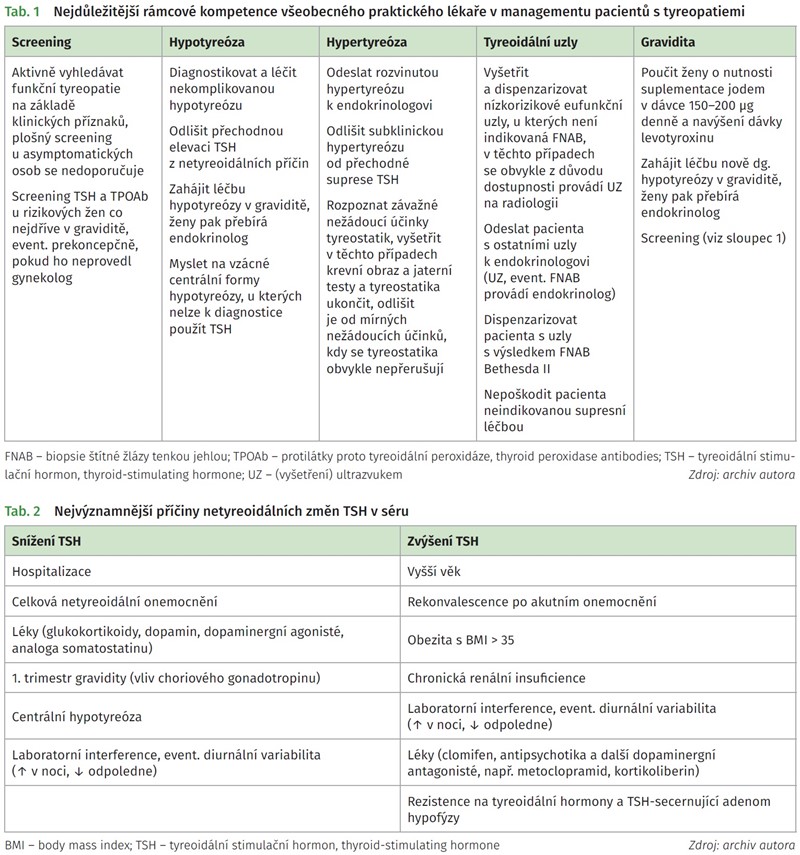
Onemocnění štítné žlázy jsou častá. V České republice se prevalence odhaduje asi na 5 % populace, u žen od středního věku se mírné poruchy mohou diagnostikovat až u 15 % z nich. V posledních desetiletích se zvýšenou dostupností laboratorních testů a sonografie se zvyšuje záchyt onemocnění v subklinických formách a všeobecný praktický lékař často rozhoduje o dalším postupu. Proto musí vědět, které pacienty, za jakých okolností a jak rychle odeslat k vyšetření endokrinologem, případně je předat do jeho péče, a které může léčit a dispenzarizovat ve své ambulanci. Základní kompetence všeobecného praktického lékaře v managementu pacientů s tyreopatiemi jsou v tab. 1. Nejčastější funkční tyreopatií je hypotyreóza, s jejíž léčbou se setkávají lékaři všech odborností. Podstatou léčby je hormonální substituce chybějících hormonů. U více než 95 % hypotyreózních pacientů jde o jednoduchou substituci levotyroxinem (LT4) v perorálním tabletovém přípravku. Větším problémem než vlastní aspekty léčby bývá rozhodnutí, zda v případech tzv. subklinické hypotyreózy vůbec k terapii přistoupit. Situace, kdy perorální substituce levotyroxinem více či méně selhává nebo se řídí odlišnými pravidly, jsou až na graviditu vzácné, přesto se s nimi občas setkáváme. Za zmínku stojí, že v roce 2011 byl levotyroxin druhým nejčastěji předepsaným lékem v USA s počtem 23,8 milionu preskripcí ročně.
DEFINICE HYPOTYREÓZY
Hypotyreóza znamená nedostatek hormonů štítné žlázy. Centrální hypotyreóza je vzácná a diagnostikuje se na základě poklesu volných tyreoidálních hormonů - volného tyroxinu (FT4) a volného trijodtyroninu (FT3) - v séru pod dolní hranici referenčního rozmezí příslušné laboratorní metody. Naopak periferní hypotyreóza je onemocnění velmi časté a definuje se laboratorně jako vzestup tyreoidálního stimulačního hormonu (thyroid-stimulating hormone, TSH) v séru nad horní hranici referenčního rozmezí příslušné laboratorní metody (obvykle 4,0-5,0 IU/L). Je-li vzestup TSH provázen poklesem FT4, jde o rozvinutou (manifestní) hypotyreózu, jsou-li tyreoidální hormony v normě, jde o subklinickou hypotyreózu.1 Vyšetřovat FT3 v diagnostice periferní hypotyreózy je zbytečné. Podmínkou diagnózy „subklinická hypotyreóza“ by měla být objektivizovaná „tyreoidální etiologie“, což znamená, že příčinou zvýšení TSH v krvi je snížená tvorba tyreoidálních hormonů štítnou žlázou, na rozdíl od jiných možných netyreoidálních příčin (tab. 2), a potvrzení, že jde o trvalý stav, tj. že elevace hodnot TSH trvá i při kontrolním vyšetření za 3-6 měsíců. Manifestní funkční poruchy jsou častěji (ne vždy) provázené typickými příznaky, zatímco subklinické jsou převážně asymptomatické nebo mají příznaky atypické a jejich diagnostika je založena na laboratorních testech.
FUNKČNÍ DIAGNOSTIKA A SCREENING HYPOTYREÓZY
Základním testem je stanovení koncentrace TSH v krvi. Je třeba vzít v úvahu, že horní hranice TSH stoupá s věkem, a to zhruba od 40 let o cca 0,3 IU/L každých 10 let,2 normy jsou odlišné v graviditě (viz dále) a elevace hodnot TSH může být způsobena i jinými vlivy, než je hypotyreóza (nespecificky) (viz tab. 2).
Při diagnostice hypotyreózy je třeba rozlišit následující základní situace.
Jsou přítomny typické klinické příznaky hypotyreózy
V těchto případech je často diagnóza evidentní již z anamnézy a klinického obrazu, a tudíž vyšetřujeme hned najednou TSH a FT4. U rozvinuté hypotyreózy je TSH zvýšený a FT4 snížený.
Nejsou přítomny typické příznaky hypotyreózy nebo je pacient asymptomatický („screening")
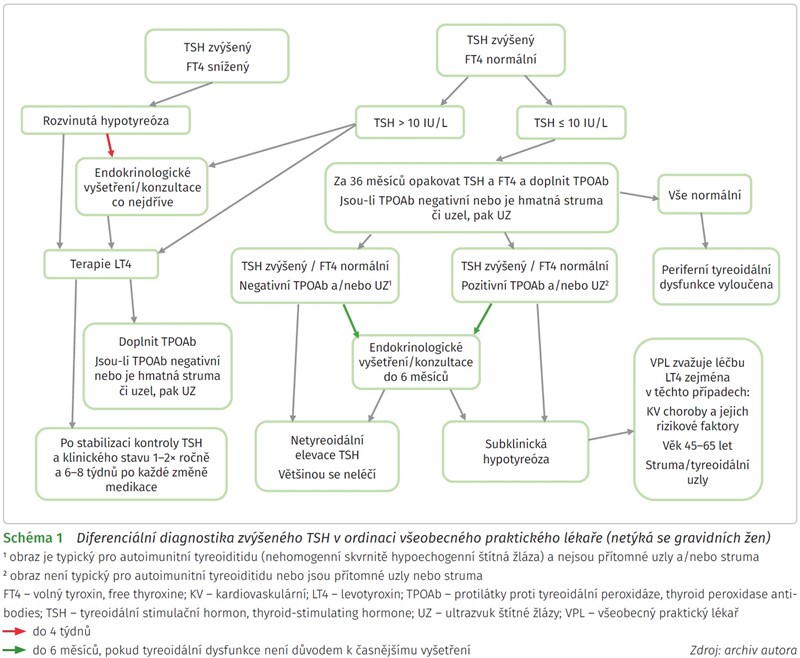
Plošný organizovaný screening hypotyreózy se kromě gravidních žen nedoporučuje a tyreoidální funkce se má vyšetřovat pouze při klinickém podezření. V těchto případech stačí jako základní test k vyloučení periferní tyreoidální dysfunkce TSH v séru. Pokud je normální, je aktuální funkční porucha vyloučena a další vyšetření není třeba.
Je-li TSH zvýšený, doplní se FT4 (ideálně ze séra uchovaného v laboratoři) a dále se postupuje podle schématu 1 (jde-li o gravidní ženu, pak podle odstavce „Gravidní ženy“, viz dále). Diagnóza subklinické hypotyreózy by měla být potvrzena abnormální hodnotou TSH v alespoň dvou vzorcích krve při normálním FT4 v odstupu 3-6 měsíců (nejméně v 1/3 případů jsou kontrolní vyšetření normální), měla by být objasněna etiologie a vyloučeny nespecifické příčiny elevace TSH (viz tab. 2). Normalizace TSH je totiž častá, zejména ve vyšším věku. Podle studie Somwaru a spol. došlo u osob ve věku nad 65 let po dvou letech ke spontánní normalizaci TSH u 46 % osob se vstupním TSH 4,5-6,9 IU/L u 10 % osob se vstupním TSH 7-9,9 IU/L, u 48 % osob se vstupně negativními protilátkami proti tyreoidální peroxidáze (thyroid peroxidase antibodies, TPOAb) a u 15 % osob se vstupně pozitivními TPOAb.3
Gravidní ženy
 V současné době se doporučuje realizovat screening u gravidních žen, které mají přítomný alespoň jeden rizikový faktor z tab. 3. Při prvním krevním odběru (obvykle v 9.-11. týdnu) v těhotenství se vyšetřuje TSH, TPOAb a FT4 v krvi a screening se považuje za pozitivní, je-li alespoň jeden z parametrů mimo referenční rozmezí specifické pro graviditu v dané laboratoři.4 Nejsou-li specifické referenční intervaly k dispozici, jsou za pozitivní považovány následující hodnoty:
V současné době se doporučuje realizovat screening u gravidních žen, které mají přítomný alespoň jeden rizikový faktor z tab. 3. Při prvním krevním odběru (obvykle v 9.-11. týdnu) v těhotenství se vyšetřuje TSH, TPOAb a FT4 v krvi a screening se považuje za pozitivní, je-li alespoň jeden z parametrů mimo referenční rozmezí specifické pro graviditu v dané laboratoři.4 Nejsou-li specifické referenční intervaly k dispozici, jsou za pozitivní považovány následující hodnoty:
- hodnota TSH větší než horní limit referenčního rozmezí metody ponížený o 0,5 IU/L nebo hodnota TSH nižší než 0,1 IU/L;
- hodnota TPOAb vyšší, než je dvojnásobek horního limitu udávaného výrobcem;
- hodnota FT4 mimo referenční interval udávaný výrobcem.
V případě pozitivity je nutná bezodkladná konzultace endokrinologa, který ženu po dobu gravidity přebírá do péče. Endokrinologické pracoviště má povinnost poskytnout toto vyšetření či základní osobní či telefonickou konzultaci bezodkladně (nejpozději však do dvou týdnů) a určit další postup, který je standardizován doporučením ČES ČLS JEP pro diagnostiku a léčbu tyreopatií v těhotenství.5
Pacient trpí jiným akutním či závažným chronickým onemocněním
Obecně pro lékaře v terénu platí, že pokud nejsou jasné klinické příznaky tyreoidální dysfunkce, není vhodné v době jiných akutních onemocnění tyreoidální laboratorní testy provádět, protože jejich výsledky jsou často zkresleny základní netyreoidální chorobou (viz tab. 2). Jde o tzv. „syndrom netyreoidálního onemocnění (syndrom nízkého trijodtyroninu, T3)“, který neznamená poruchu štítné žlázy a nevyžaduje specifickou léčbu. Patogeneticky jde o důsledek změny dejodace T4 na T3 a centrální útlum tyreoidální osy. V krvi bývá typicky snížený FT3 (celkový trijodtyronin, total triiodothyronine, TT3) z důvodu preferenční syntézy tzv. reverzního T3 (rT3), koncentrace TSH je při tom obvykle snížena, může však být v pozdějších fázích i normální či zvýšená, stejně jako hodnota FT4. Obecně také platí, že diagnostika funkčních tyreopatií je spolehlivější v ambulantním režimu, protože TSH je velmi citlivý, ale relativně málo specifický parametr, který je ovlivněný řadou i chronických chorob. Pokud už jsou v těchto případech tyreoidální testy provedeny, patří definitivní diagnostika do kompetence endokrinologa.
VYŠETŘENÍ PŘÍČINY HYPOTYREÓZY
Kromě stanovení funkční diagnózy (hypotyreóza) je nutné objasnění příčiny. U hypotyreózy může diferenciální diagnostiku provádět všeobecný praktický lékař. Pozitivní krevní test na protilátky proti tyreoidální peroxidáze (TPOAb) svědčí pro autoimunitní tyreoiditidu. Jsou-li protilátky negativní, je třeba doplnit vyšetření ultrazvukem (UZ). Pokud jsou u hypotyreózy protilátky pozitivní a není hmatný uzel či struma, není UZ vyšetření nutné. Nejčastější příčiny hypotyreózy jsou v tab. 4.
OBECNÁ PRAVIDLA LÉČBY HYPOTYREÓZY
 Podstatou je substituce levotyroxinem (LT4). Potřeba LT4 je individuální, průměrná dávka je 1,6 µg/1 kg hmotnosti při naprostém deficitu funkční tyreoidální tkáně. Většinou začínáme dávkou nižší a po 2-6 týdnech zvyšujeme podle subjektivního stavu a hodnot TSH. Ve vyšším věku a u pacientů kardiovaskulárně rizikových se začíná dávkou 12,5-50 µg denně, naopak u mladých, jinak zdravých osob lze začít dávkou 50-100 µg denně. Plná dávka bez titrace se podává po totální tyreoidektomii, v graviditě a když došlo k přerušení léčby na dobu kratší než 2-3 měsíce.6 Cílové hodnoty TSH při hormonální substituci u hypotyreózy obecně odpovídají pásmu normy až na některé výjimky, kdy se doporučují dávky takové, abychom dosáhli většího poklesu TSH v rámci referenčního rozmezí (obvykle ≤ 2,5 IU/L), a to například v prvním trimestru gravidity4, jsou-li přítomné uzly štítné žlázy, struma nebo aktivní chronická lymfocytární tyreoiditida.7 Levotyroxin se musí užívat nalačno, 30-60 minut před jídlem, odděleně od ostatní medikace a zapíjet by se měl pouze vodou, nikoliv čajem, kávou nebo džusem. Alternativně lze lék užívat i na noc 3-4 hodiny po posledním jídle.6,8 První kontrola TSH má být provedena až po dosažení rovnováhy zpětné vazby, tj. za 4-6 týdnů od zahájení léčby. Pak se kontrola TSH provádí za 3 měsíce a po stabilizaci stačí kontroly stavu a koncentrace TSH 1x za 6-12 měsíců. Kontrola hodnot TSH by se také měla provést za 2-3 měsíce po zahájení nové medikace, která může interferovat s resorpcí LT4.6 I když jde v 80 % případů o léčbu celoživotní, jsou případy, kdy je možné léčbu ukončit, například u žen po ukončení reprodukčního období, po ukončení terapie lékem, který způsoboval hypotyreózu (amiodaron, lithium, biologická léčba, multikinázové inhibitory), u přechodné hypotyreózy po subakutní tyreoiditidě. Dávka LT4 také klesá s věkem, a proto lze v některých případech ve vyšším věku léčbu ukončit (viz dále). Platí však, že po přerušení/ukončení léčby je pacienty třeba dále sledovat v intervalech 3, 6 a 12 měsíců a dále jednou za 1-2 roky, protože riziko recidivy hypotyreózy je významné.
Podstatou je substituce levotyroxinem (LT4). Potřeba LT4 je individuální, průměrná dávka je 1,6 µg/1 kg hmotnosti při naprostém deficitu funkční tyreoidální tkáně. Většinou začínáme dávkou nižší a po 2-6 týdnech zvyšujeme podle subjektivního stavu a hodnot TSH. Ve vyšším věku a u pacientů kardiovaskulárně rizikových se začíná dávkou 12,5-50 µg denně, naopak u mladých, jinak zdravých osob lze začít dávkou 50-100 µg denně. Plná dávka bez titrace se podává po totální tyreoidektomii, v graviditě a když došlo k přerušení léčby na dobu kratší než 2-3 měsíce.6 Cílové hodnoty TSH při hormonální substituci u hypotyreózy obecně odpovídají pásmu normy až na některé výjimky, kdy se doporučují dávky takové, abychom dosáhli většího poklesu TSH v rámci referenčního rozmezí (obvykle ≤ 2,5 IU/L), a to například v prvním trimestru gravidity4, jsou-li přítomné uzly štítné žlázy, struma nebo aktivní chronická lymfocytární tyreoiditida.7 Levotyroxin se musí užívat nalačno, 30-60 minut před jídlem, odděleně od ostatní medikace a zapíjet by se měl pouze vodou, nikoliv čajem, kávou nebo džusem. Alternativně lze lék užívat i na noc 3-4 hodiny po posledním jídle.6,8 První kontrola TSH má být provedena až po dosažení rovnováhy zpětné vazby, tj. za 4-6 týdnů od zahájení léčby. Pak se kontrola TSH provádí za 3 měsíce a po stabilizaci stačí kontroly stavu a koncentrace TSH 1x za 6-12 měsíců. Kontrola hodnot TSH by se také měla provést za 2-3 měsíce po zahájení nové medikace, která může interferovat s resorpcí LT4.6 I když jde v 80 % případů o léčbu celoživotní, jsou případy, kdy je možné léčbu ukončit, například u žen po ukončení reprodukčního období, po ukončení terapie lékem, který způsoboval hypotyreózu (amiodaron, lithium, biologická léčba, multikinázové inhibitory), u přechodné hypotyreózy po subakutní tyreoiditidě. Dávka LT4 také klesá s věkem, a proto lze v některých případech ve vyšším věku léčbu ukončit (viz dále). Platí však, že po přerušení/ukončení léčby je pacienty třeba dále sledovat v intervalech 3, 6 a 12 měsíců a dále jednou za 1-2 roky, protože riziko recidivy hypotyreózy je významné.
LÉČBA HYPOTYREÓZY V NĚKTERÝCH ATYPICKÝCH SITUACÍCH
Terapie hypotyreózy u pacienta se srdečním onemocněním
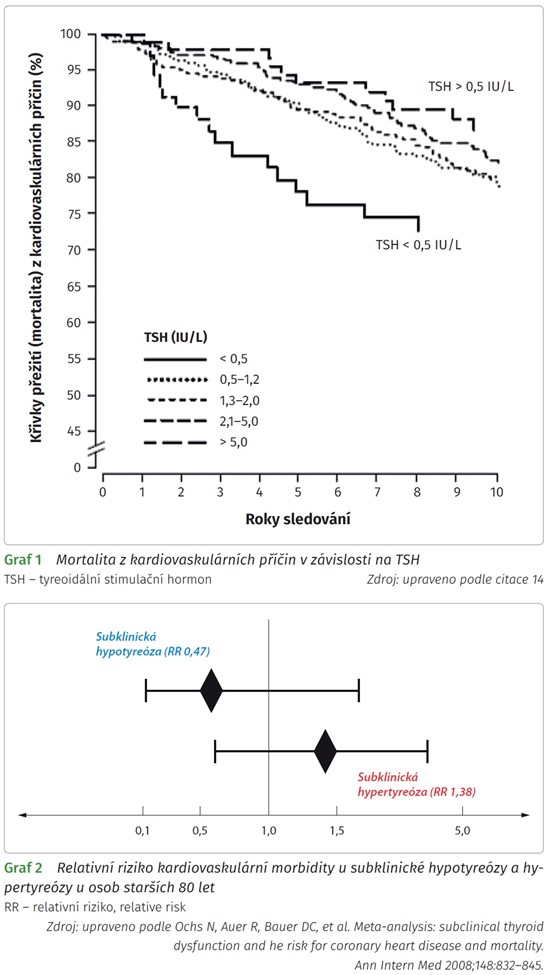
U pacientů s ischemickou chorobou srdeční, srdečním selháním či jinak kardiovaskulárně rizikových se doporučuje začít léčbu substitucí malou dávkou LT4 (12,5-50 µg denně), která se zvyšuje postupně (o 50-100 % po 4-6 týdnech). Podobně postupujeme i u starších jinak zdravých osob. Při léčbě pacienta se srdečním onemocněním se často raději spokojíme s hodnotami TSH v horní polovině normálního rozmezí (2-4 IU/L) nebo i lehce nad ní, než abychom pacienta předávkovali. Subklinická hypertyreóza vzniklá předávkováním má totiž prokazatelně větší zdravotní rizika než neléčená subklinická hypotyreóza.9,10 U pacientů se srdečním onemocněním vedou neodůvodněně vysoké dávky LT4 spojené s poklesem TSH pod dolní mez normálního rozmezí (0,4-0,5 IU/L) prokazatelně ke komplikacím (fibrilace síní, tachykardie, manifestace anginy pectoris, manifestace srdečního selhání, osteoporóza, depresivní syndrom) a jsou spojeny se zvýšenou morbiditou a mortalitou (graf 1 a 2). Výjimkou je tzv. supresní léčba po odstranění štítné žlázy pro diferencovaný karcinom štítné žlázy (viz dále).
 Manifestní hypotyreóza (elevace TSH, pokles FT4, příznaky hypotyreózy) by měla být léčena vždy a o příznivém účinku léčby nemůže být pochyb. O léčbě subklinické hypotyreózy u pacientů se srdečním onemocněním by mělo být rozhodnuto individuálně po posouzení všech benefitů a rizik (tab. 5). U subklinické hypotyreózy sice léčba LT4 redukovala některé rizikové faktory aterosklerózy, zlepšovala srdeční funkci a možná zlepšovala tělesnou zdatnost nemocných, avšak příznivý vliv na mortalitu ani morbiditu nemocných nebyl prokázán, a naopak pacient může být při předávkování LT4 i poškozen.
Manifestní hypotyreóza (elevace TSH, pokles FT4, příznaky hypotyreózy) by měla být léčena vždy a o příznivém účinku léčby nemůže být pochyb. O léčbě subklinické hypotyreózy u pacientů se srdečním onemocněním by mělo být rozhodnuto individuálně po posouzení všech benefitů a rizik (tab. 5). U subklinické hypotyreózy sice léčba LT4 redukovala některé rizikové faktory aterosklerózy, zlepšovala srdeční funkci a možná zlepšovala tělesnou zdatnost nemocných, avšak příznivý vliv na mortalitu ani morbiditu nemocných nebyl prokázán, a naopak pacient může být při předávkování LT4 i poškozen.
Terapie hypotyreózy ve stáří
Většina velkých observačních studií ukazuje, že hodnota TSH v krvi stoupá s věkem.11 Celkově lze říci, že elevace TSH postihuje až 15 % starší populace.12 Kromě skutečného vzestupu prevalence hypotyreózy jde velmi pravděpodobně také o určité „fyziologické“ změny osy hypofýza-štítná žláza s přibývajícím věkem a vytvoření rovnováhy na vyšší koncentraci TSH. Pro to mimo jiné svědčí i výsledky rozsáhlé studie NHANES III, která ukázala, že zhruba od 70 let stoupá v populaci procento osob s elevací TSH nad 4,5 IU/L, které mají negativní tyreoidální protilátky.11 To ukazuje, že mírná elevace TSH u starších osob s negativními protilátkami nemusí být vždy projevem choroby, ale stárnutí. Doporučení pro léčbu hypotyreózy také uvádějí, že horní hranice normy pro TSH stoupá s věkem.6 Například ve studii NHANES u pacientů nad 30-39 let stoupal 97,5. percentil normy pro TSH každých 10 let o 0,3 IU/L, což nebylo ovlivněno hmotností, tyreoidálními protilátkami ani jodurií.2 Při léčbě manifestní hypotyreózy u starších pacientů, podobně jako u pacientů s kardiovaskulárními chorobami, začínáme dávkou 12,5-50 µg LT4 denně, postupně titrujeme a dávkování pak upravujeme tak, aby TSH bylo v normě.
Při léčbě subklinické hypotyreózy se u starších pacientů postupuje individuálně. Většina dosud provedených studií neprokázala příznivý vliv léčby na morbiditu či mortalitu u starších nemocných. V recentní randomizované studii u osob starších 65 let nevedla léčba ani ke zlepšení symptomů.13 Naopak některé práce dokonce ukázaly, že elevace TSH je spojena s nižší mortalitou (viz graf 1).14 Sub klinickou hypotyreózu s TSH < 10 IU/L můžeme tedy ponechat u starších nemocných bez léčby s ohledem na některé další specifické faktory, kdy se léčba zvažuje (diferencovaný karcinom štítné žlázy, struma, uzel/uzly, aktivní autoimunitní tyreoiditida, diabetes mellitus, dyslipidemie, srdeční selhání). Pacienti s TSH > 10 IU/L by se měli léčit vždy. Opatrnosti je třeba u pacientů s ischemickou chorobou srdeční a anginou pectoris, u pacientů s fibrilací síní se špatně kontrolovanou komorovou odpovědí, a pokud je špatná compliance k léčbě.
Terapie hypotyreózy v graviditě
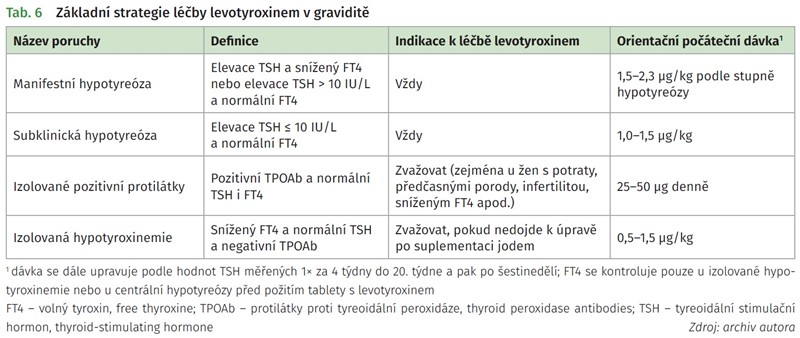
Správná léčba hypotyreózy v graviditě je velmi důležitá, aby byl zachován normální vývoj plodu (zejména CNS) a eliminovalo se riziko porodnických komplikací (potraty, předčasné porody, eklampsie, gestační diabetes, arteriální hypertenze apod.). Při novém záchytu v graviditě vždy léčíme i subklinickou hypotyreózu a dávku netitrujeme, ale podáváme ihned plnou dávku, která je vyšší než u běžné populace z důvodu zvýšené kapacity vazebných proteinů pro LT4 a zvýšených nároků plodu. V individuálních případech se v graviditě léčí i izolovaná hypotyroxinemie a izolované pozitivní protilátky proti tyreoidální peroxidáze (TPOAb) (tab. 6). Cílové hodnoty TSH jsou při léčbě LT4 v graviditě 0,5-2,5 IU/L a kontroly TSH se provádějí každé čtyři týdny do 20. týdne, po šestinedělí a v případě potřeby i v 30. týdnu gravidity.4,15,16
Léčba centrální hypotyreózy
Princip a způsob hormonální substituce u centrální hypotyreózy je stejný jako u periferní. Jediným rozdílem je odlišná monitorace, kdy u centrální hypotyreózy nelze použít stanovení koncentrace TSH, ale naopak vyšetřujeme koncentraci FT4. Cílové hodnoty FT4 z odběru před podáním LT4 jsou při substituci u centrální hypotyreózy v horním pásmu normálního rozmezí. Ačkoliv podle nedávné studie mohou být pro dosažení cílových hodnot FT4 při substituční léčbě centrální hypotyreózy výhodnější gelové kapsle nebo roztok,17 zůstávají standardní léčbou tabletové formy.
Také je třeba mít na paměti, že centrální hypotyreóza se jen raritně vyskytuje izolovaně, a naopak bývá často spojena s dalšími hypofyzárními deficity, především s hypokortikalismem. U obrazu centrální hypotyreózy tedy musí být před zahájením substituce vyšetřeny ostatní hypofyzární funkce, a v případě hypokortikalismu se nejdříve zahajuje substituce hydrocortisonem, jinak hrozí manifestace či prohloubení adrenální krize.
Supresní léčba u diferencovaných karcinomů štítné žlázy
Na rozdíl od substituční léčby, při které má být TSH ve fyziologickém pásmu, je u některých chorob (diferencovaný karcinom štítné žlázy, výjimečně některé druhy strum či chronická autoimunitní tyreoiditida s uzly) indikována supresní léčba, při které je TSH snížený pod normu a FT4 je při tom na horní hranici normy s cílem zabránit potlačením produkce TSH růstu tyreoidální tkáně nebo metastáz. Při déletrvajícím podávání se mohou zvláště u starších osob dostavit nežádoucí účinky - kardiální a kostní, proto se indikace supresní terapie zpřísňují. Zejména u pacientů se srdečním onemocněním musí být supresní léčba indikována s rozvahou a s přihlédnutím k poměru riziko/benefit. U pacientů s diferencovaným karcinomem štítné žlázy s nízkým rizikem se dnes supresní léčba nedoporučuje vůbec a spokojíme se s poklesem TSH do dolního pásma referenčního rozmezí (0,5-2,0 IU/L). Pouze u pacientů s diferencovaným karcinomem štítné žlázy s vysokým rizikem je suprese agresivnější s cílovým TSH pod dolní referenční mez, vždy však v závislosti na toleranci pacienta. Po 2-5 letech se v závislosti na aktuální restratifikaci rizika suprese uvolňuje a přechází se na substituční dávku.18
ZÁVĚR A SHRNUTÍ PRO PRAXI
- Všeobecný praktický lékař může diagnostikovat a léčit nekomplikovanou hypotyreózu a měl by odlišit subklinickou hypotyreózu od přechodné elevace TSH z netyreoidálních příčin.
- Nejčastější příčinou hypotyreózy je autoimunitní (Hashimotova) tyreoiditida.
- Základním diagnostickým testem je stanovení koncentrace TSH v krvi, která je u periferní hypotyreózy zvýšena. Je-li vzestup provázený poklesem FT4, jde o manifestní hypotyreózu.
- Podmínkou pro stanovení diagnózy „subklinická hypotyreóza“ je trvalá elevace (přetrvávající v odstupu 3-6 měsíců) TSH tyreoidální etiologie při normálním FT4.
- Podstatou léčby hypotyreózy je hormonální substituce levotyroxinem v perorálním tabletovém přípravku.
- U pacientů ve vyšším věku s vysokým kardiovaskulárním rizikem je výhodnější mírná neléčená subklinická hypotyreóza než předávkování levotyroxinem.
- V graviditě musí být léčba každé hypotyreózy zahájena co nejdříve a cílové hodnoty TSH jsou nižší než u běžné populace (0,5-2,5 IU/L).
LITERATURA
- Pearce SH, Brabant G, Duntas LH, et al. 2013 ETA Guideline: Management of subclinical hypothyroidism. Eur Thyroid 2013;2:215-228.
- Boucai L, Hollowell JG, Surks MI. An approach for development of age-, gender-, and ethnicity-specific thyrotropin reference limits. Thyroid 2011;21:5-11.
- Somwaru LL, Rariy CM, Arnold AM, et al. The natural history of subclinical hypothyroidism in the elderly: the cardiovascular health study. J Clin Endocrinol Metab 2012;97:1962-1969.
- Alexander EK, Pearce EN, Brent GA, et al. 2017 Guidelines of the American Thyroid Association for the diagnosis and management of thyroid disease during pregnancy and the postpartum. Thyroid 2017;27:315-389.
- Jiskra J, Límanová Z. Doporučení pro prevenci a časný záchyt tyreopatií v těhotenství 2018 [online]. Dostupné na: http://www.endokrinologie.cz/ upload/doporuceni-pro-prevenciendokrinologove-nahled.pdf. 6
- Garber JR, Cobin RH, Gharib H, et al. American Association of Clinical Endocrinologists and American Thyroid Association Taskforce on Hypothyroidism in Adults. Clinical practice guidelines for hypothyroidism in adults: cosponsored by the American Association of Clinical Endocrinologists and the American Thyroid Association. Thyroid 2012;22:1200-1235.
- Límanová Z, Jiskra J. Tyreoidální hormony a kardiovaskulární system. Vnitr Lek 2016;62:92-98.
- Jonklaas J, Bianco AC, Bauer AJ, et al. Guidelines for the treatment of hypothyroidism. Thyroid 2014;24:1670-1751.
- Mariotti S. Mild hypothyroidism and ischemic heart disease: Is age the answer? J Clin Endocrinol Metab 2008;93:2969-2971.
- Singer RB. Mortality in a complete 4year follow up of 85yearold residents of Leiden, classified by serum level of thyrotropin and thyroxine. J Insur Med 2006;38:14-19.
- Hollowell, JG, Staehling NW, et al. Serum TSH, T(4), and thyroid antibodies in the United States population (1988 to 1994): National Health and Nutrition Examination Survey (NHANES III). J Clin Endocrinol Metab 2002;87:489-499.
- Bensenor IM, Olmos RD, Lotufo PA, et al. Hypothyroidism in the elderly: diagnosis and management. Clin Interv Aging 2012;7:97-111.
- Stott DJ, Rodondi N, Kearney PM, et al. TRUST Study Group. Thyroid hormone therapy for older adults with subclinical hypothyroidism. N Engl J Med 2017;376:2534-2544.
- Franklyn JA. The thyroid--too much and too little across the ages. The consequences of subclinical thyroid dysfunction. Clin Endocrinol (Oxf) 2013;78:1-8.
- Horáček J, Jiskra J, Límanová Z, Springer D, et al. Doporučení pro diagnostiku a léčbu onemocnění štítné žlázy v těhotenství a pro ženy s poruchou fertility. Vnitr Lek 2013;59:909-931.
- Límanová Z. Štítná žláza a gravidita - souhrn důležitých poznatků. Vnitr Lek 2015;61:862-867.
- Benvenga S, Capodicasa G, Perelli S. l-Thyroxine in an oral liquid or softgel formulation ensures more normal serum levels of free T4 in patients with central hypothyroidism. Front Endocrinol (Lausanne) 2017;20:321.
- Haugen BR, Alexander EK, Bible KC, et al. 2015 American Thyroid Association Management Guidelines for adult patients with thyroid nodules and differentiated thyroid cancer: The American Thyroid Association Guidelines Task Force on Thyroid Nodules and Differentiated Thyroid Cancer. Thyroid 2016;26:1-133.